La ortosomnia: cuando medir el sueño se convierte en obsesión
Foto: Archivo – Todos los derechos reservados
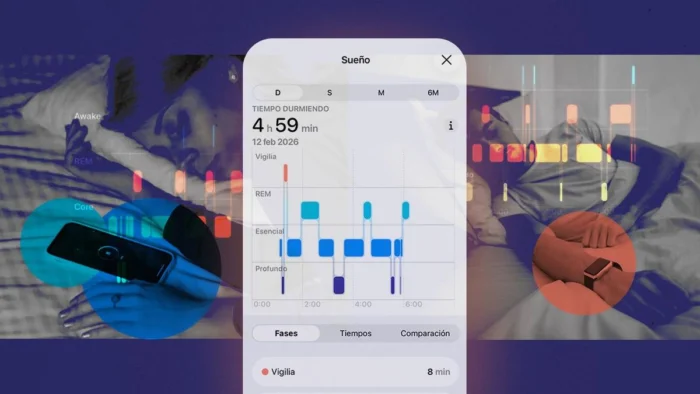
¿Cómo has dormido esta noche? Es posible que tengas una respuesta detallada: 7 horas y 23 minutos de sueño total, 1 hora y 42 minutos de sueño profundo, 12 minutos despierto, eficacia del sueño 78%. Pero, ¿saberlo te ayuda realmente a dormir mejor?
La creciente conciencia sobre la importancia del sueño para la salud y la calidad de vida, combinada con la capacidad de cuantificarlo, puede ser un arma de doble filo. Al igual que algunas personas sufren ansiedad por no poder dormir, otras se preocupan por lograr el sueño perfecto.
Las ventajas y desventajas de medir el sueño
Medir el progreso puede ser motivador en muchos campos, como aprender inglés o correr más tiempo. Sin embargo, esto no siempre es así. El peso, por ejemplo, no es un buen indicador de la forma física y puede ser contraproducente seguirlo de cerca. La situación empeora cuando se trata de algo sobre lo que tenemos poco control: la calidad del sueño.
“El sueño se puede fomentar con estrategias de higiene del sueño”, explica el psicólogo Ignacio Calvo, especializado en terapia cognitivo-conductual. “Que alguien pueda decir ‘me duermo’, y se duerma, eso no existe. El sistema nervioso autónomo está muy relacionado con las respuestas de alerta y emocionales, y precisamente el nombre autónomo es porque no actúa según nuestro deseo”, añade.
La revolución del sueño cuantificado y el nacimiento de la ortosomnia
Hace una década, saber cómo habíamos dormido era una cuestión de sensaciones subjetivas. Hoy, pulseras de actividad, relojes inteligentes, anillos e incluso colchones con sensores registran cada movimiento y cambio en nuestra respiración nocturna, dándonos una puntuación del sueño, como si fuera un videojuego.
“Muchas personas vienen a consulta porque el dispositivo les dice que no tienen suficiente sueño profundo o que su puntuación es menor que la que marca como normal la aplicación”, dice la doctora Celia García Malo, neuróloga de la clínica Cisne y coordinadora del Grupo de Estudio de Sueño de la Sociedad Española de Neurología. “Pero la pregunta es muy fácil: ¿tú te sientes satisfecho con el sueño, te sientes descansado? Y muchos de ellos te dicen que sí”, aclara.
El mercado de estos dispositivos crece impulsado por la inteligencia artificial y algoritmos que prometen un análisis cada vez más certero de la calidad del sueño. Ya no solo se trata de saber cuántas horas dormimos, sino del tiempo en cada fase (ligero, profundo, REM), medir la variabilidad de la frecuencia cardíaca, detectar ronquidos o evaluar la temperatura corporal durante la noche.
“El paciente rumia sobre ‘datos imperfectos’: si la pulsera indica ‘solo 30 minutos de sueño profundo’ o ‘demasiados despertares’, interpreta esto como fracaso, generando frustración, culpa y mayor activación emocional”, explica la doctora Rybel Wix, neurofisióloga especialista en medicina del sueño en HM Hospitales.
Sin embargo, estos dispositivos tienen importantes limitaciones. “No son dispositivos médicos, se basan en estimar una serie de parámetros y tienen un error”, explica la doctora García. “Hay muchas personas que se mueven más de lo normal cuando duermen, pero tienen un buen sueño y la pulsera lo interpreta como sueño ligero, o incluso como vigilia. Esto a veces les genera angustia porque creen que tienen un problema de sueño, cuando verdaderamente no hay un problema médico”, añade.
Los rituales para conseguir el sueño perfecto
“La ortosomnia no es un diagnóstico formal en la clasificación internacional de trastornos del sueño (ICSD-3), pero sí un fenómeno clínico relevante que puede agravar el insomnio y dificultar el tratamiento”, aclara la doctora Wix. Hay estudios que indican que las personas con ortosomnia se obsesionan con el “sueño perfecto”, les preocupa mejorar las estadísticas de sueño y como consecuencia las están consultando constantemente. “Algunos pacientes acortan la ventana de sueño, pensando ‘si la app dice que solo dormiré seis horas, mejor me acuesto más tarde’, o se levantan repetidamente para comprobar los datos, lo que fragmenta aún más el sueño”, añade la doctora Wix.
Este comportamiento puede provocar dificultad para conciliar el sueño, despertarse durante la noche, despertarse demasiado temprano, no sentirse descansados después de dormir toda la noche, ansiedad, dificultades para concentrarse y otros síntomas parecidos a los del insomnio, aunque no lo padezcan.
Esta obsesión con el sueño ideal se puede extender a otros comportamientos y rituales rozando o cayendo en la obsesión, como tomar suplementos o infusiones, no poder dormir sin antifaz, o sin tapones para los oídos o sin su almohada especial. “El hecho de que una persona establezca ciertas reglas rígidas a la hora de dormir, en lugar de beneficiar el sueño, puede enturbiarlo”, dice Ignacio Calvo. “Cuando funcionan, pues estupendo, pero si un día de repente no funcionan, podrían llegar a ser tóxicas en la medida en la que la persona se vuelva demasiada rígida u obsesiva”, añade el psicólogo.
“Vienen pacientes a la consulta y pienso que es increíble hacer tantas cosas tan rigurosas”, relata la doctora García. “Al final se generan muchos rituales y pautas de higiene del sueño llevadas al extremo, como puede ser una regularidad de horarios tan sumamente estricta que te impida tener una vida social y familiar normal, controlar muchísimo las luces, ponerse gafas con filtros de luz azul, ponerse una almohada que tiene olor a lavanda o usar un colchón especial. Hay estrategias de marketing alrededor de esto y puedes caer en la tentación de ir incorporando cada vez más cosas a la rutina del sueño”, advierte.
Más flexibilidad, menos rigidez
Las personas que padecen ortosomnia suelen caer en la nomofobia, el miedo a estar sin su dispositivo y perder los valiosos datos, y buscar validación constante comparando su sueño con el de otras personas, algo que, por desgracia, muchas aplicaciones facilitan. La intervención tiene mucho que ver con modificar este comportamiento y convertir la rigidez en flexibilidad.
“Hay que ir adaptando patrones que se acerquen a lo que llamamos en psicología la flexibilidad psicológica, que es justo la antítesis de la rigidez mental”, explica Calvo. “Dejar tranquila a la parte del cerebro que regula el sueño para que haga su trabajo y favorecer los comportamientos que nos pueden ayudar a mantener una buena higiene del sueño”, concluye.
“La gente que duerme bien no suele tener una rutina del sueño particular”, comenta la doctora García. “Es flexible, si hay un día que hay que salir a cenar, se sale a cenar. Si otro día hay que ir al cine, pues se va al cine. No hay una necesidad de controlar todo y de organizar toda la vida en torno a si duermen o no duermen”, añade.
A la hora de paliar la ortosomnia, el objetivo no es demonizar ni prohibir el uso de la tecnología, sino restablecer una relación saludable con ella y con el propio sueño. Entre las recomendaciones adaptadas a estos casos que presenta la terapia cognitivo-conductual se encuentran la educación al paciente sobre cómo funcionan realmente estos dispositivos y su margen de error; pactar periodos de descanso del dispositivo, como no usarlo durante una semana o limitar las revisiones a un solo momento del día; y diferentes ejercicios para que la persona vuelva a confiar en sus propias señales de cansancio y alerta, en lugar de en los números.
Como todos los trastornos que comienzan con “orto”, la ortosomnia suele tener raíces en la rigidez mental y el perfeccionismo. El objetivo de los profesionales es conseguir que pueda haber excepciones y variaciones en la rutina sin caer en el catastrofismo. Dormir es una necesidad, no una competición.